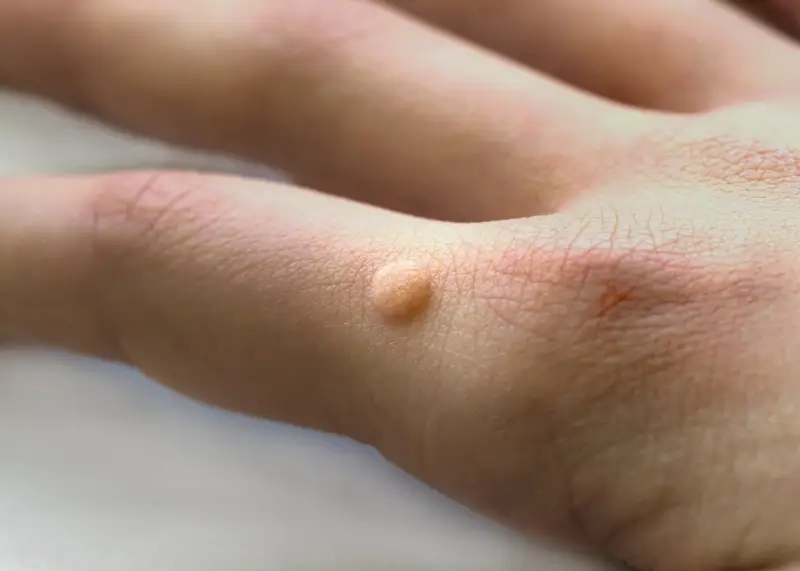
Kurzajki, znane medycznie jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony, istnieje bowiem ponad sto jego typów, z których wiele jest odpowiedzialnych za różne rodzaje brodawek. Zrozumienie tego, jak wirus przenosi się i atakuje skórę, jest kluczowe do zapobiegania infekcjom i skutecznego radzenia sobie z istniejącymi zmianami.
Infekcja HPV zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z powierzchniami, na których wirus przetrwał. Wirus wnika do organizmu przez drobne skaleczenia, otarcia czy uszkodzenia naskórka. Okres inkubacji może być różny – od kilku tygodni do nawet kilku miesięcy, zanim brodawka stanie się widoczna. Lokalizacja kurzajek jest również zróżnicowana; mogą pojawić się na dłoniach, stopach, twarzy, a nawet w okolicy narządów płciowych, w zależności od typu wirusa i sposobu transmisji. Rozpoznanie kurzajki zazwyczaj nie sprawia trudności – są to zazwyczaj twarde, szorstkie grudki, często z drobnymi czarnymi kropkami w środku, które są zakrzepłymi naczynkami krwionośnymi.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą przypominać brodawki, ale mają inne podłoże. W przypadku wątpliwości, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie. Samowyleczenie jest możliwe, ale często długotrwałe i nie zawsze skuteczne, dlatego profesjonalna pomoc jest często wskazana, zwłaszcza gdy kurzajki są liczne, bolesne lub zlokalizowane w miejscach narażonych na ciągłe drażnienie.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
Chociaż główną przyczyną kurzajek jest infekcja HPV, istnieją pewne czynniki, które mogą znacząco zwiększyć ryzyko zachorowania lub ułatwić wirusowi rozwój w organizmie. Osłabiony układ odpornościowy jest jednym z kluczowych czynników. Gdy nasz system obronny jest osłabiony, na przykład z powodu choroby, stresu, niedoboru snu czy stosowania niektórych leków (np. immunosupresyjnych), staje się mniej skuteczny w zwalczaniu wirusów, w tym HPV. W takiej sytuacji wirus ma większe szanse na wniknięcie do komórek skóry i wywołanie zmian.
Wilgotne i ciepłe środowiska sprzyjają przetrwaniu i rozprzestrzenianiu się wirusów. Dlatego też miejsca takie jak baseny, sauny, siłownie, szatnie czy łaźnie publiczne są potencjalnymi ogniskami infekcji HPV. Chodzenie boso w takich miejscach zwiększa ryzyko kontaktu wirusa ze skórą stóp. Drobne uszkodzenia skóry, takie jak pęknięcia naskórka, otarcia czy skaleczenia, stanowią bramę dla wirusa. Dlatego osoby z suchą, pękającą skórą lub cierpiące na schorzenia takie jak egzema, są bardziej podatne na infekcje wirusowe.
Częste nawracanie kurzajek może być również związane z ponownym zakażeniem lub z tym, że organizm nie wykształcił wystarczającej odporności na dany typ wirusa. Niektóre osoby, mimo kontaktu z wirusem, nigdy nie rozwijają objawów, podczas gdy u innych infekcja przyjmuje postać licznych i trudnych do usunięcia brodawek. Dzieci i młodzież są często bardziej podatne na kurzajki ze względu na ich rozwijający się układ odpornościowy oraz tendencję do zabawy i kontaktu z różnymi powierzchniami bez odpowiednich zabezpieczeń.
Sposoby przenoszenia wirusa odpowiedzialnego za kurzajki
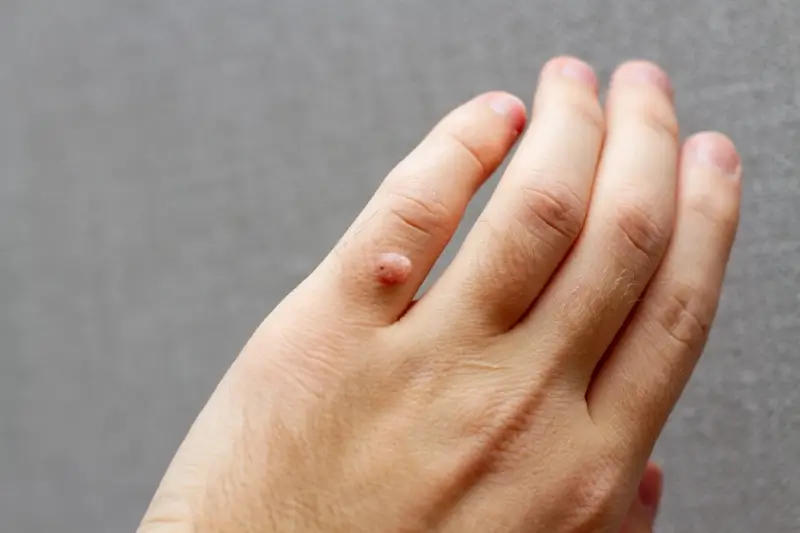
Kolejnym istotnym sposobem rozprzestrzeniania się wirusa jest kontakt z zakażonymi przedmiotami i powierzchniami, znanym jako transmisja pośrednia. Wirus HPV może przetrwać przez pewien czas na powierzchniach takich jak podłogi w miejscach publicznych (szczególnie wilgotnych, jak prysznice czy baseny), ręczniki, narzędzia używane do manicure i pedicure, a nawet klamki czy poręcze. Dotknięcie takiej powierzchni, a następnie potarcie oczu, nosa czy ust, może doprowadzić do infekcji, jeśli na skórze znajdują się mikrouszkodzenia.
Samozakażenie to kolejny aspekt rozprzestrzeniania się kurzajek. Osoba posiadająca kurzajkę może nieświadomie przenosić wirusa na inne części swojego ciała. Na przykład, drapanie kurzajki na dłoni i dotknięcie następnie innej części skóry, może spowodować pojawienie się nowej brodawki. Jest to częsty problem, który utrudnia leczenie i może prowadzić do rozprzestrzeniania się zmian. Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub bardziej podatna na urazy, jak okolice paznokci czy wały paznokciowe.
Gdzie najczęściej pojawiają się kurzajki i jak im zapobiegać
Kurzajki mogą pojawić się praktycznie w każdej części ciała, jednak ich lokalizacja często zależy od typu wirusa HPV oraz sposobu, w jaki doszło do zakażenia. Najczęściej spotykane są brodawki na dłoniach i palcach, które są często wynikiem kontaktu z wirusem w codziennych sytuacjach lub samozakażenia. Mogą przybierać formę małych, twardych grudek, które czasem są bolesne przy ucisku.
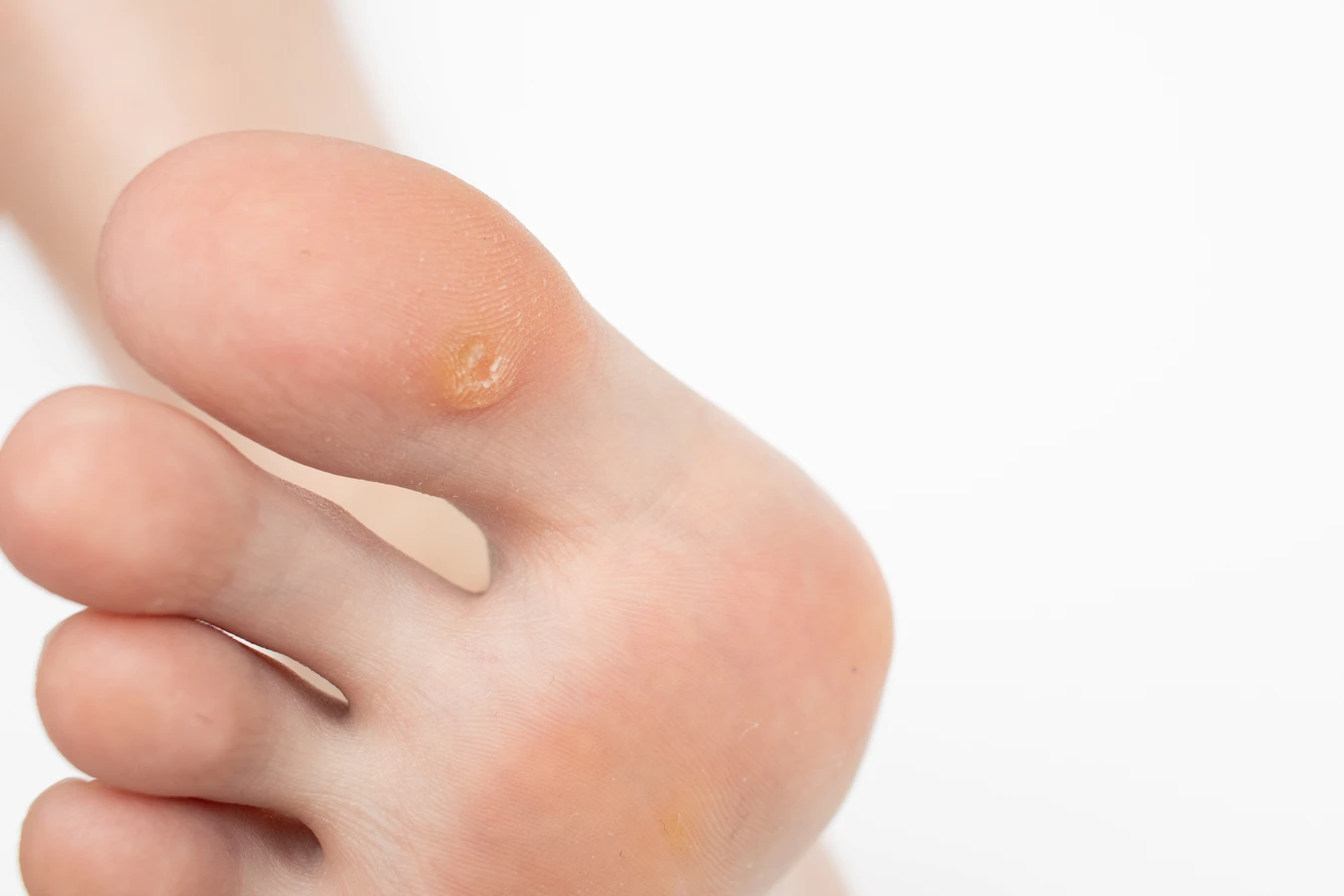
Brodawki na stopach, zwane kurzajkami podeszwowymi, są kolejnym częstym problemem. Pojawiają się zazwyczaj na piętach lub podeszwach stóp, w miejscach narażonych na nacisk i tarcie. Mogą być bardzo bolesne podczas chodzenia, przypominając kamyk w bucie. Często są płaskie i zrośnięte z naskórkiem, a ich usunięcie bywa trudniejsze niż w przypadku brodawek na dłoniach.
Warto również wspomnieć o brodawkach na twarzy i szyi, które mogą być bardziej widoczne i estetycznie uciążliwe. Mogą pojawiać się pojedynczo lub w grupach. Brodawki płciowe, wywoływane przez inne typy HPV, dotyczą okolic intymnych i wymagają specjalistycznego leczenia przez lekarza.
Zapobieganie kurzajkom opiera się głównie na unikaniu kontaktu z wirusem oraz dbaniu o higienę. Oto kilka kluczowych zasad:
- Unikaj bezpośredniego kontaktu ze skórą osób z widocznymi kurzajkami.
- Nie dziel się ręcznikami, obuwiem ani innymi przedmiotami osobistego użytku.
- W miejscach publicznych o podwyższonym ryzyku (baseny, sauny, siłownie) noś klapki lub inne obuwie ochronne.
- Dbaj o higienę stóp, utrzymuj je suche i czyste.
- W przypadku drobnych skaleczeń lub otarć, należy je szybko dezynfekować i opatrywać, aby zapobiec wniknięciu wirusa.
- Unikaj drapania i skubania kurzajek, aby zapobiec samozakażeniu i rozprzestrzenianiu się infekcji.
- Wzmocnij swój układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną.
Różne typy kurzajek i objawy towarzyszące im
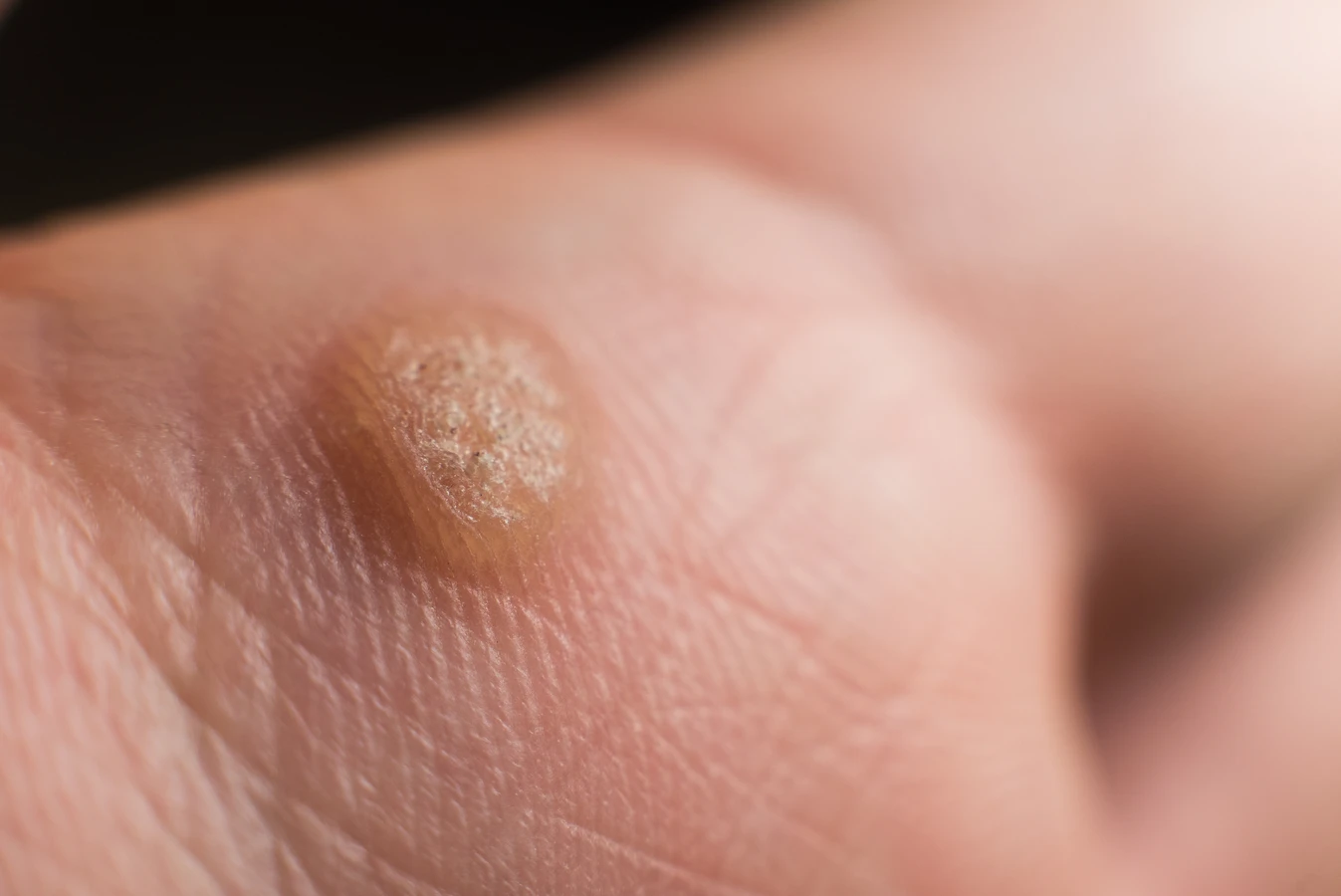
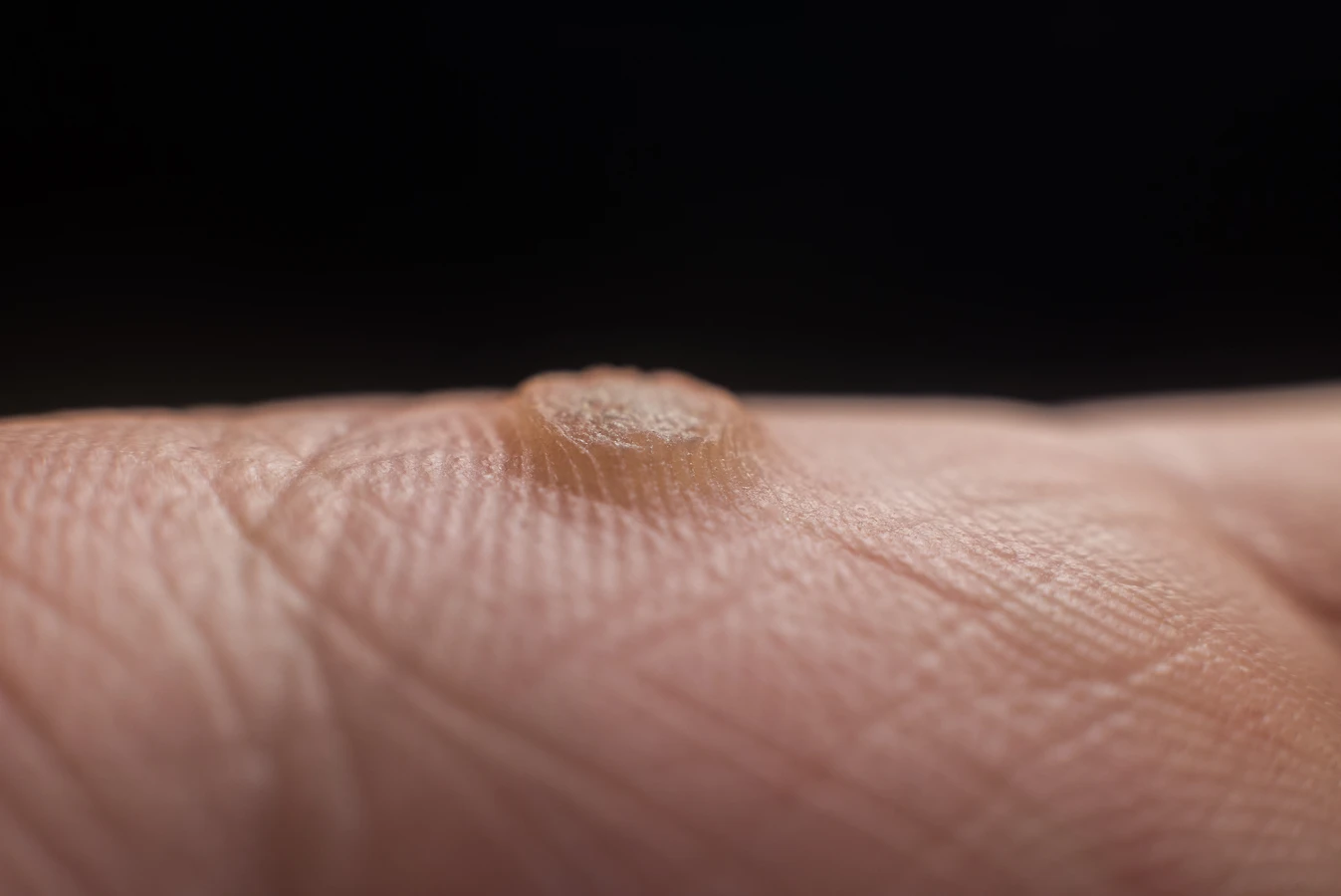
Kurzajki, choć wszystkie wywoływane są przez wirusy HPV, mogą przybierać różne formy i prezentować odmienne objawy, w zależności od lokalizacji i konkretnego typu wirusa. Najbardziej powszechne są brodawki zwykłe, które charakteryzują się szorstką, nierówną powierzchnią i zazwyczaj pojawiają się na dłoniach, palcach lub łokciach. Mogą mieć kolor skóry lub być lekko ciemniejsze, a w ich wnętrzu często można dostrzec drobne czarne punkciki – są to zatkane naczynka krwionośne, które są charakterystycznym objawem. Czasami brodawki zwykłe mogą być bolesne, szczególnie jeśli znajdują się w miejscach narażonych na ucisk lub otarcia.
Brodawki płaskie, znane również jako brodawki młodocianych, są mniejsze i gładsze w dotyku. Zazwyczaj pojawiają się w grupach na twarzy, szyi, dłoniach lub kolanach. Mają tendencję do płaskiego wzrostu, stąd ich nazwa. Ich kolor jest zazwyczaj taki sam jak otaczającej skóry, co sprawia, że mogą być mniej widoczne, ale ich liczba może być bardzo duża, co stanowi problem estetyczny. Zazwyczaj nie są bolesne, chyba że zostaną podrażnione mechanicznie.
Brodawki podeszwowe to te, które występują na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają w głąb skóry i mogą być bardzo bolesne. Ich powierzchnia jest zazwyczaj twarda i może być pokryta zrogowaciałym naskórkiem, który utrudnia dostrzeżenie czarnych kropek. Mogą pojawiać się pojedynczo lub tworzyć skupiska, zwane mozaikowymi brodawkami. Ich leczenie jest często trudniejsze ze względu na lokalizację i ucisk.
Brodawki nitkowate, charakteryzujące się wydłużonym, nitkowatym kształtem, najczęściej pojawiają się na twarzy, w okolicach ust, nosa i powiek. Są zazwyczaj miękkie i mogą szybko rosnąć. Ich obecność może być nie tylko nieestetyczna, ale także powodować dyskomfort, zwłaszcza w okolicach oczu. Warto podkreślić, że brodawki mogą również pojawić się w okolicach narządów płciowych, są to tzw. kłykciny kończyste, które są przenoszone drogą płciową i wymagają pilnej konsultacji lekarskiej.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Przede wszystkim, jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, warto udać się do lekarza dermatologa. Niektóre inne schorzenia skóry mogą przypominać kurzajki, a błędna diagnoza i leczenie mogą być nieskuteczne, a nawet szkodliwe. Lekarz będzie w stanie potwierdzić, czy jest to rzeczywiście kurzajka, czy też inna zmiana wymagająca innego podejścia.
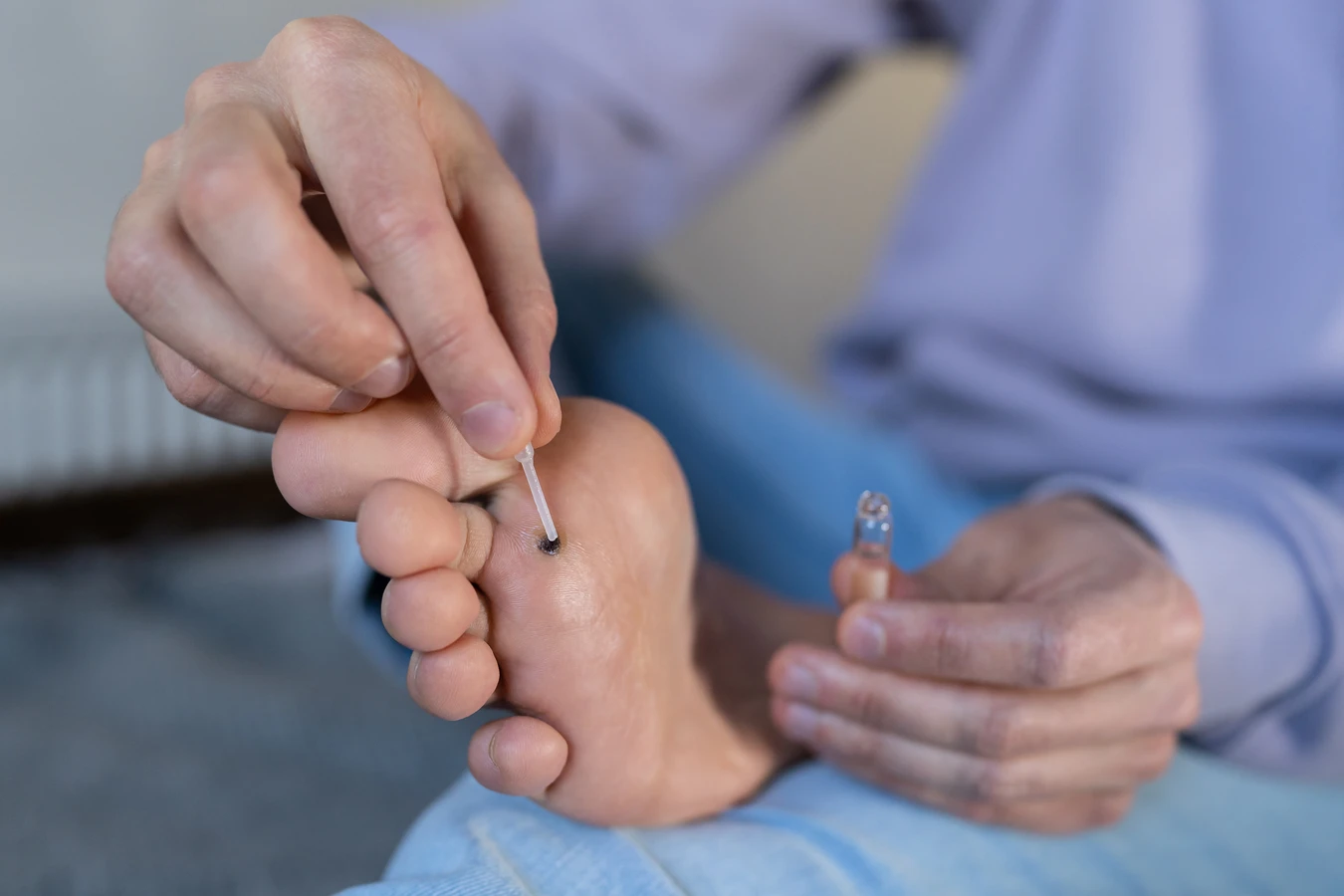
Kolejnym sygnałem do wizyty u specjalisty jest sytuacja, gdy kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania różnych metod leczenia. Może to świadczyć o osłabionym układzie odpornościowym lub o tym, że stosowane metody są niewystarczające. Lekarz może zaproponować silniejsze metody leczenia, takie jak krioterapię, elektrokoagulację, laserowe usuwanie lub farmakoterapię.
Szczególną ostrożność należy zachować, gdy kurzajki pojawiają się w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych, odbytu, lub gdy są zlokalizowane w miejscach, które utrudniają codzienne funkcjonowanie, na przykład brodawki podeszwowe, które powodują silny ból podczas chodzenia. W takich przypadkach samodzielne próby leczenia mogą prowadzić do powikłań, takich jak blizny, infekcje wtórne lub przedłużające się cierpienie. Brodawki w okolicy narządów płciowych zawsze wymagają konsultacji lekarskiej, ponieważ mogą być związane z nowotworami.
Należy również zgłosić się do lekarza, jeśli mimo leczenia kurzajka krwawi, jest bolesna, zmienia kolor, kształt lub zaczyna swędzieć. Takie zmiany mogą sugerować, że zmiana ma charakter bardziej złożony lub że doszło do nadkażenia. W przypadku osób z osłabioną odpornością, na przykład po przeszczepach narządów lub w przebiegu chorób autoimmunologicznych, każda infekcja wirusowa, w tym HPV, powinna być monitorowana przez lekarza, ponieważ może przebiegać w sposób nietypowy i prowadzić do poważniejszych komplikacji. W takich sytuacjach ważna jest profesjonalna opieka medyczna i indywidualne podejście do leczenia.